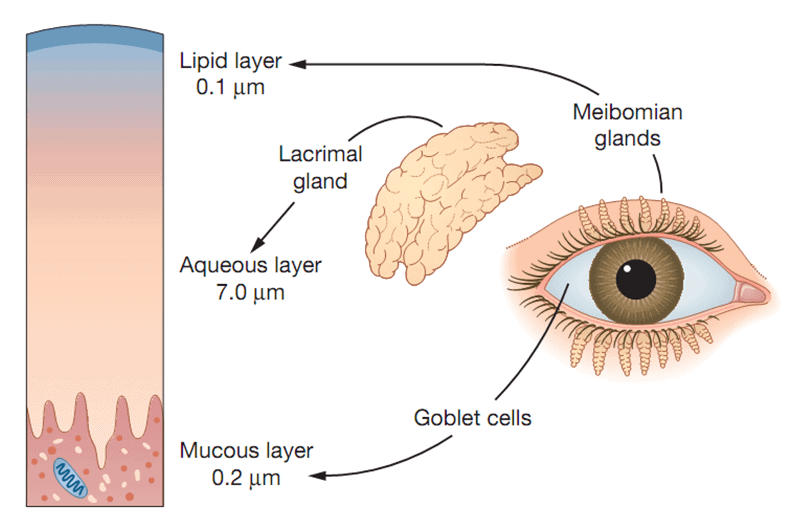
Màng phim nước mắt là lớp màng nước mắt che phủ mặt trước giác mạc có tác dụng giữ cho giác mạc luôn ẩm, đồng thời tạo cho bề mặt lớp biểu mô giác mạc trơn láng. Ngoài ra, màng phim nước mắt cũng giúp dinh dưỡng cho lớp biểu mô giác mạc và duy trì tính ổn định cũng như hàn gắn lớp biểu mô giác mạc khi lớp này bị tổn thương[6].
TỔNG QUAN VỀ MÀNG PHIM NƯỚC MẮT
1.1. Cấu tạo và sinh lý của màng phim nước mắt
Lớp màng nước mắt che phủ mặt trước giác mạc có tác dụng giữ cho giác mạc luôn ẩm, đồng thời tạo cho bề mặt lớp biểu mô giác mạc trơn láng. Ngoài ra, màng phim nước mắt cũng giúp dinh dưỡng cho lớp biểu mô giác mạc và duy trì tính ổn định cũng như hàn gắn lớp biểu mô giác mạc khi lớp này bị tổn thương[6].
Chiều dày của lớp màng phim nước mắt khoảng 7µm và thể tích khoảng 6,5 ± 0,3µm3. Từ ngoài vào trong, màng phim nước mắt bao gồm 3 lớp:

1.1.1. Lớp lipid bên ngoài
Thành phần bao gồmlớp lipid bên ngoài có cấu tạo làlớp phospholipid phân cực kế đến là lớp nhầy nước và lớp không phân cực chứa sáp, cholesterol esters và các triglycerid.Lớp lipid phân cực giữ chất lipocalins trong lớp nước, đây là một protein kích cỡ nhỏ có khả năng gắn với các phân tử kỵ nước và góp phần tạo nên độ nhớt của nước mắt.Quá trình chuyển động của mí mắt trong khi nhấp nháy mắt có vai trò quan trọng giúp giải phóng lipidtừ các tuyến. Độ dày của lớp lipid có thể tăng lên nếu nhấp nháy mắt liên tục, và ngược lại giảm tần số chớp mắt độ dày lớp lipid này sẽ giảm.
Chức năng của lớp lipid là ngăn chặn quá trình bốc hơi của lớp nước và duy trì độ dày của màng phim nước mắt.Chúng hoạt động giống như chất hoạt động bề mặt (surfactant) giúp dàn đều lớp màng phim nước mắt.Thiếu hụt lớp lipid này gây ra khô mắt do bốc hơi nước nhanh[25].
1.3.2. Lớp nước ở giữa
Tuyến lệ chính sản xuất khoảng 95% lượng nước mắt, các tuyến lệ phụ Krause và Wolfring sản xuất phần còn lại.Quá trình chế tiết nước mắt gồm chế tiết cơ bản và tiết theo phản xạ, chế tiết nước mắt cơ bản chiếm 5% số lượng nước mắt và chịu sự chi phối của thần kinh giao cảm. Chế tiết theo phản xạ xảy ra khi các thụ thể cảm giác ở trên giác mạc và kết mạc bị kích thích trong các trường hợp như:vỡ màng phim nước mắt, nhiễm trùng nhãn cầu, kích thích gián tiếp qua dây thần kinh sọ số V…Giảm tiết nước mắt khi gây tê cục bộ hoặc khi ngủ. Tiết nước mắt có thể tăng lên 500% khi mắt bị chấn thương.
Thành phần lớp nước gồm nước, điện giải, nhầy tan, các yếu tố tăng trưởng từ tuyến nước mắt và tăng lên khi đáp ứng với chấn thương, các chất tiền viêm như interleukin, cytokines tích tụ lại trong khi ngủ lúc mà lượng nước mắt tiết ra giảm.
Chức năng lớp nước tạo môi trường giàu oxy cho lớp biểu mô giác mạc, chống nhiễm khuẩn thông qua vai trò của các protein như IgA, lysozyme vàlactoferrin, loại bỏ các chất cặn bã và các kích thích có hại, tạo điều kiện cho bạch cầu di chuyển tới nơi bị tổn thương, tạo bề mặt trơn láng cho giác mạc bằng cách loại các vị trí lồi lõm nhỏ.
1.3.2. Lớp nhầy trong cùng
Chất nhầy là những glycoprotein có trọng lượng phân tử cao, bao gồm loại dạng keo không tan và dạng có thể tan được. Chúng được sản xuất chủ yếu bởi các tế bào Goblet ở kết mạc và một phần do tuyến lệ tiết ra.Các tế bào biểu mô bề mặt của giác mạc và kết mạc tạo ra các chất nhầy gắn trên màng hình thành nên lớp glycocalyx bao phủ bề mặt ngoài tế bào giống như một lớp áo.Nhuộm biểu mô với hồng bengal dương tính chứng tỏ lớp nhầykhông toàn vẹn và bề mặt tế bào biểu mô bị bộc lộ ra. Trong trường hợp có tổn thương ở những tế bào biểu mô này sẽ ngăn cảnsự hình thành màng phim nước mắt trên bề mặt nhãn cầu.
Lớp nhầy có vai trò tạo môi trường ẩm ướt cho bề mặt nhãn cầu do chuyển tiếp lớp biểu mô từ kỵ nước thành ưa nước, giúp làm trơn láng bề mặt nhãn cầu[27].
1.2. Sự điều hòa màng phim nước mắt
Màng phim nước mắt dàn đều toàn bộ bề mặt của nhãn cầu thông qua cơ chế nhấp nháy mắt có kiểm soát của thần kinh. Ba yếu tố cần cho việc tái tạo lại màng phim nước mắt có hiệu quả bao gồm phản xạ nhấp nháy mắt bình thường, tiếp xúc giữa bề ngoài mặt nhãn cầu – mí mắt bình thường và biểu mô giác mạc bình thường.
Hormonecũng có liên quan đến sự điều hòa màng phim nước mắt trong đó androgen là hormone quan trọng hàng đầu điều hòa sản xuất lipid, trên kết – giác mạc và tuyến nước mắt có các thụ thể của oestrogens và progesterone cần thiết cho hoạt động bình thường của các tuyến đó[17],[33].
Thần kinh cũng đóng vai trò quan trọng, tuyến nước mắt và những tế bào Goblet tiết nước mắt và nhầy khi có kích thích của hệ thần kinh[25].
Các nguyên nhân gây giảm tiết nước mắt trong đó tuổi là yếu tố quan trọng nhất, có ảnh hưởng tới sự chế tiết nước mắt, đặc biệt những người trên 40 tuổi[22].Khi tuổi càng cao, tuyến lệ chính có sự thay đổi về hình thái học như độ dày, diện tích của tuyến lệ chính ở phụ nữ giảm, còn nam giới thì không có sự thay đổi nhiều. Cùng với các cơ quan khác trong cơ thể, các tuyến chế tiết nước mắt có hiện tượng lão hóa, có sự chít hẹp các ống chế tiết nước mắt của kết mạc, có sự xơ hoá quanh các ống dẫn, sự chớp mắt suy giảm làm giảm sự chế tiết. Hormon sinh dục cũng có vai trò trong sự chế tiết nước mắt[31],[36].
Các nguyên nhân khác như: sử dụng máy vi tính, các bệnh toàn thân gây khô mắt thứ phát như bệnh hen, hội chứng Sjogen, lupus ban đỏ, viêm khớp dạng thấp, đái tháo đường, bất thường tuyến giáp…Điều kiện môi trường nhưu hút thuốc lá, ánh sáng huỳnh quang, không khí, bụi, sử dụng máy điều hoà không khí, khí hậu, độ ẩm thấp gây tăng tốc độ bay hơi nước mắt…Sử dụng thuốc (thuốc kháng sinh, thuốc kháng histamin, thuốc chẹn beta, thuốc giảm xung huyết, thuốc tránh thai, thuốc hạ huyết áp…làm giảm sản xuất nước mắt và sản xuất chất nhầy[24],[27],[29],[34].Các can thiệp về phẫu thuật kết giác mạc như Lasik điều trị tật khúc xạ hay phẫu thuật Phaco điều trị đục thể thủy tinh[16],[20],[23].
Các nguyên nhân gây tăng tiết bao gồm những bệnh hoặc tác nhân gây kích thích thần kinh V như viêm kết giác mạc, viêm màng bồ đào, dị vật, tia tử ngoại, gió, bụi…các nguyên nhân bệnh lý ở các cơ quan lân cận mắt như tai, mũi, xoang, viêm dây thần kinh số V, các bệnh ở hệ thần kinh trung ương như viêm não…
CẤU TẠO VÀ SINH LÝ CỦA GIÁC MẠC
2.1. Cấu trúc mô học của giác mạc
Về mặt cấu trúc mô học, giác mạc được chia làm 5 lớp:
Biểu mô: dày khoảng 50µm, có 5-7 lớp tế bào xếp chồng lên nhau, gồm ba loại hình tế bào riêng biệt theo thứ tự từngoài vào trong là tế bào biểu mô vảy, tế bào cánh và các tế bào đáy.
Lớp Bowman: dày khoảng 10µm ở người trưởng thành, cấu tạo là các sợ protein sắp xếp không có trật tự, dày đặc gồm collagen type I, III và V. Type VII hiện diện như là các sợ gắn của lớp biểu mô che phủ.
Nhu mô: chiếm 90% chiều dày giác mạc gồm các lớp collagen nằm sát nhau. Nhu mô có rất ít tế bào chỉ có một ít tế bào nằm rải rác giữa các lớp.
Màng Descemet: là một màng đáy dày do nội mô sinh ra ra, nó có độ dày tăng dần theo tuổi, cấu tạo gồm fibronectin, collagen type IV và laminin.
Nội mô: dày khoảng 5µm gồm một lớp tế bào đơn xếp thành hàng gồm khoảng 400.000 tế bào, đính vào màng Descemet[4],[37].

2.2. Phân bố các tế bào thần kinh giác mạc
Giác mạc là một trong những tổ chức có sự phân bố thần kinh dày đặc nhất và cũng là tổ chức nhạy cảm nhất của cơ thể. Giác mạc được chi phối chủ yếu từ các sợi thần kinh cảm giác của dây thần kinh mi, thuộc nhánh mắt của dây thần kinh số V. Dây thần kinh mi dài tạo thành một vòng thần kinh quanh rìa. Các sợi thần kinh sẽ đi vào giác mạc theo hình nan hoa từ bình diện nhu mô sâu, sau đó đi ra phía trước tạo thành đám rối tận dưới biểu mô. Trên lâm sàng, khi mất lớp biểu mô bề mặt sẽ bộc lộ các đầu mút thần kinh dẫn đến hiện tượng kích thích và đau dữ dội.
2.3. Quá trình tái tạo sinh lý của biểu mô giác mạc
Các tế bào biểu mô giác mạc luôn trong quá trình đổi mới liên tục. Bắt đầu từ lớp tế bào đáy, các tế bào biểu mô mới tiến dần ra phía trước và phía ngoài cho đến khi chúng tiến đến lớp bề mặt. Chu kỳ này kết thúc bằng việc bong ra của tế bào biểu mô từ 3,5 đến 7 ngày. Tuy nhiên người ta cũng nhận thấy hoạt động phân bào ở vùng rìa giác mạc (một vòng tổ chức hình tròn chạy quanh chu vi giác mạc, có chiều rộng khoảng 1mm) các tế bào biểu mô được phân bào tích cực ở vựng rìa, sau đó di chuyển vào vùng trung tâm giác mạc theo đường nan hoa.
2.4. Quá trình liền vết thương giác mạc
Ngay sau khi biểu mô bị tổn thương các protein như fibrinogen và fibronectin được bài tiết ra để che phủ vết thương. Các tế bào cánh trong lớp biểu mô sẽ bao vây xung quanh vùng bị tổn thương, tạo ra các cầu nối gian bào. Các tế bào này sẽ dẹt ra, tạo kích thước to hơn sau đó di chuyển theo kiểu amip để vào vùng biểu mô khuyết.Đồng thời lớp màng đáy cũng tiết ra lamimin và fibronectin để giúp cho việc cố định và kết dính các tế bào hình cánh khi chúng di cư tới vùng biểu mô khuyết. Thời gian hàn gắn biểu mô phụ thuộc vào vị trí, kích thước tổn thương. Những đám khuyết càng gần rìa thì quá trình hàn gắn diễn ra càng nhanh hơn so với những đám khuyết ở trung tâm.Quá trình liền vết thương ở nhu mô giác mạc diễn ra ở nhiều thành phần và khác nhau tùy giai đoạn. Ở giai đoạn sớm của các thành phần không phải tế bào là hình thành các lớp màng fibrin, fibronectin,…để phủ lên bề mặt vết thương. Các thành phần này có nguồn gốc từ thuỷ dịch, từ mạch máu vùng rìa và từ kết mạc. Ngoài ra fibronectin cũng do các giác mạc bào trong nhu mô sản xuất ra. Fibrin và fibronectin có vai trò quan trọng trong việc kết dính và di cư của cả nguyên bào sợi và tế bào biểu mô đến vùng bị tổn thương. Các tế bào nội mô chỉ có mất đi chứ không sinh mới khi có sự tổn thương, các tế bào nội mô sẽ di chuyển dần tới vị trí thiếu hụt đồng thời các tế bào tăng về mặt kích thước, biến dạng, kéo dài về phía tổn thương cho đến khi lấp đầy vị trí bị khuyết, tuỳ theo diện tích nội mô tổn hại rộng hay hẹp mà quá trình này diễn ra nhanh hay chậm, chức năng được phục hồi hoàn toàn hay một phần[32].
ĐỤC THỂ THỦY TINHVÀ PHƯƠNG PHÁP PHẪU THUẬT PHACO ĐIỀU TRỊ ĐỤC THỂ THỦY TINH TUỔI GIÀ
3.1. Đục thể thủy tinh tuổi già
Là tình trạng thể thủy tinh mất dần tính chất trong suốt của nó và thường dẫn đến giảm thị lực. Tuy nhiên, đôi khi có những vùng đục thể thủy tinh nhỏ và hầu như không tiến triển, do đó ít ảnh hưởng đến thị lực.
Hiện nay người ta cho rằng cùng với sự lão hóa, các yếu tố nguy cơ làm giải phóng các chất oxy hóa tự do và làm oxy hóa các phân tử lipid màng, protein men hoặc protein cấu trúc, DNA….từ đó dẫn đến mất cần bằng điện giải ở lớp vỏ, gây ứ nước tạo hốc hoặc khe, phân tách các sợi và hóa lỏng…Ở nhân, các protein bị đứt đoạn tạo nên các protein có trọng lượng phân tử cao, đồng thời ứ đọng các acid amin có màu như urochrome gây ra hiện tượng đục thể thủy tinh[3].
Phân loại đục thể thủy tinh
Có nhiều cách phân loại đục thể thủy tinh như dựa vào vị trí đục, hình dáng và màu sắc, theo giai đoạn, theo căn nguyên.Đục thể thủy tinh ở người già có ba hình thái chính:
Đục nhân thể thủy tinh: quá trình xơ cứng và chuyển qua màu vàng quá mức sẽ gây ra đục ở vùng trung tâm và được gọi là đục nhân thể thủy tinh.
Đục thể thủy tinh dưới bao sau: vùng đục thương khu trú ở lớp vỏ sau và gần trục thị giác.
Đục vỏ thể thủy tinh: đục vỏ thể thủy tinh còn được gọi là đục hình chêm, luôn xảy ra ở hai mắt và thường không cân xứng, ảnh hưởng đến chức năng thị giác khác nhau tùy theo vị trí đục đối với trục thị giác[3].
Triệu chứng lâm sàng của đục thể thủy tinh
Triệu chứng cơ năng: giảm thị lực từ từ, mức độ phụ thuộc giai đoạn và vị trí đục, tối đa là ánh sáng dương. Ánh sáng mạnh dễ gây lóa mắt nhất là đục dưới bao sau, đục vỏ. Thị lực nhìn xa giảm hơn thị lực nhìn gần, giảm dần số kính lão, có khi không cần mang kính lão nữagọi là hiện tượng cận thị hóa. Cảm giác song thị, đa thị một mắt hoặc thấy đốm đen trước mắt cũng thường gặp.
Triệu chứng thực thể:giảm hay mất tính chất trong suốt của thể thủy tinh khi khám bằng đèn khe sinh hiển vi, sự thay đổi màu sắc ở diện đồng tử, giảm hay mất ánh hồng đồng tử.
Cần khám để loại trừ các nguyên nhân gây giảm thị lực khác như tật khúc xạ kèm theo, bệnh lý bán phần trước và bán phần sau nhãn cầu, các bệnh lý toàn thân có thể ảnh hưởng đến chức năng thị giác.
3.2. Phương pháp phẫu thuật phaco điều trị đục thể thủy tinh tuổi già
Phaco là một kỹ thuật can thiệp được bác sĩ C.Kelman giới thiệu vào năm 1967 với mục đích là lấy thể thủy tinh ngoài bao qua một đường phẫu thuật nhỏ. Phaco được công nhận có nhiều lợi điểm hơn hẳn các kỹ thuật cổ điển với đường rạch nhỏ, nhanh lành sẹo, giảm loạn thị sau phẫu thuật,giữ tiền phòng tốt hơn. Bảo tồn bao sau và một phần bao trước nên vị trí đặt IOL phù hợp giải phẫu hơn,ít biến chứng bán phần sau hơn, hút sạch chất nhân và thị lực hồi phục sớm.
Kỹ thuật tiến hành phẫu thuật P haco:
Đường mổ: trong phẫu thuật Phaco, người ta nhấn mạnh về lợi điểm của vết mổ nhỏ, kích thước từ 2,8 – 3mm, vị trí của vết mổ đảm bảo giảm loạn thị do phẫu thuật và để thuận tiện trong lúc phẫu thuật.
Phá bao trước hình tròn liên tục: người ta dùng kim số 25G hay đầu nhọn bẻ cong của forcept capsulorrhexis, để tạo một vạt ở bao trước sau đó dùng forcept capsulorrhexis kéo vạt đó cho bao rách tròn một cách liên tục.
Thủy tách nhân: thủy tách nhân được tiến hành bằng cách dùng bơm tiêm và kim cong đầu tù, có thể dùng kim bơm chất nhầy để bơm dung dịch BSS hoặc Ringer lactate vào giữa nhân và bao làm tách nhân ra khỏi bao để xoay nhân tự do dễ dàng hơn.
Kỹ thuật tán nhuyễn thể thủy tinh: tùy theo cách xử lý nhân thể thủy tinh khác nhau của nhiều phẫu thuật viên mà người ta chia việc nhũ tương hóa thể thủy tinh với nhiều phương pháp.
Hút rữa chất nhân: bằng một đầu hút có hình cong hoặc thẳng đưa vào qua vết mổ chính, với cơ chế như kim hút hai nòng, và lực hút của máy Phaco, cho phép hút sạch các chất nhân, vỏ còn sót lại trước khi đặt kính nội nhãn. Nếu cần thiết cần phái đánh bóng bao sau, thì phải hạ áp lực hụt và tốc độ dòng chảy xuống thấp (5mmHg và 5ml/phút).
Đặt thể thủy tinh nhân tạo: sau khi đã lấy hết vỏ nhân và đánh bóng bao sau, người ta bơm chất nhầy vào tiền phòng và trong bao thủy thể tinh và với dụng cụ đặt thể thủy tinh, người ta đặt một kính nội nhãn vào trong bao thể thủy tinh.
Rữa sạch chất nhầy trong tiền phòng và kết thúc phẫu thuật: dùng đầu rửa hút (I/A) để hút sạch chất nhầy còn lại trong tiền phòng kể cả sau thể thủy tinh nhân tạo. Bơm dung dịch Ringer lactate vào tiền phòng để tái tạo tiền phòng, đồng thời bơm phù mép giác mạc để làm kín vết mổ[12].
Biến chứng của phẫu thuật Phaco
Biến chứng trong phẫu thuật hay gặp là xuất huyết tiền phòng, rách bao sau, phòi dịch kính…sau nhiều năm kinh nghiệm trong phẫu thuật nên các biến chứng này ngày càng được hạn chế rất đáng kể và rất khó xảy ra.
Biến chứng sau phẫu thuật hay gặp là phù giác mạc(9,05%), tăng nhãn áp(0,43%), dò sẹo bọng mổ cũ(0,43%), đục bao sau độ I sau 6 tháng(0,93%); sau 1 năm(1,42%) [13]. Một biến chứng khác cũng có gặp là lệch tâm thể thuỷ tinh.
NHỮNG NGHIÊN CỨU VỀ SỰ THAY ĐỔI MÀNG PHIM NƯỚC MẮT SAU PHẪU THUẬT PHACO ĐIỀU TRỊ ĐỤC THỂ THỦY TINH
Phẫu thuật Phaco được áp dụng ở Việt Nam từ năm 1995, tại Huế kỹ thuật này được thực hiện từ năm 1998 tại Bệnh viện Trung Ương Huế. Từ đó đến nay phẫu thuật Phaco ngày càng được áp dụng rộng rãi, số lượng bệnh nhân ngày càng đông, kết quả phẫu thuật ngày càng tốt.
Trên thế giới một số tác giả đãnghiên cứu sự thay đổicủa màng phim nước mắt sau phẫu thuật Phaco điều trị đục thể thủy tinh điển hình như các nghiên cứu dưới đây.
Nghiên cứu ngẫu nhiên trên 48 mắt của 30 bệnh nhân phẫu thuật Phaco, Taehoon Oh và các cộng sự năm 2012 đã nhận thấy ST1 sau phẫu thuật không có khác biệt với trước phẫu thuật, tuy nhiên BUT giảm một cách có ý nghĩa vào một ngày sau phẫu thuật, nhưng hồi phục bình thường 1 tháng sau phẫu thuật. Nghiên cứu còn nhận thấy có sự giảm mật độ của tế bào goblet sau 1 ngày, 1 tháng và 3 tháng sau phẫu thuật [38].
Nghiên cứu của Xue-Min Li và các cộng sự năm 2007 trên 50 mắt của 37 bệnh nhân trải qua phẫu thuật Phaco thấy có sự gia tăng tỷ lệ khô mắt sau phẫu thuật một cách đáng kể với BUT và ST1 giảm. Nhóm nghiên cứu khuyến nghị có sự dị sản tế bào vảy một cách nghiêm trọng ở lớp biểu mô của kết mạc nhãn cầu, đặc biệt là vùng mí mắt dưới. Lạm dụng thuốc nhỏ mắt là một trong những yếu tố chính gây ra tình trạng khô mắt sau phẫu thuật điều trị đục TTT [30].
Nghiên cứu của Santosh Khana và các cộng sự trên 18 bệnh nhânchia thành 3 nhóm bệnh nhân,nhóm thứ nhất dùng 2 loại thuốc nhỏ mắt có chứa prednisolone acetate 1% và kháng sinh chloramphenicol 0.5% hằng ngày sau mổ, 2 nhóm đầu cho dùng nước mắt nhân tạo (Refresh Soothe and ProtectTM, Allergan Inc., Irvine, CA, USA) và nước muối (Chauvin Pharmaceuticals Ltd, Essex, UK), nhóm thứ 3 không dùng bất cứ loại thuốc nhỏ mắt nào. Kết quảcó sự giảm đáng kể nhạy cảm giác mạc và chức năng sinh lý học nước mắt ngay sau phẫu thuật Phaco. Sinh lý nước mắt hồi phục lại trong vòng 1 tháng. Độ nhạy cảm giác mạc không trở về mức bình thường trong 3 tháng, nhưng có xu hướng hồi phục hoàn toàn. Nước muối và các chất nước mắt bôi trơn nhân tạo không thấy có một tác dụng trên cải thiện sinh lý màng phim nước mắt và sự nhạy cảm giác mạc sau phẫu thuật[28].
Ở Việt Nam hiện tại chưa thấy có nghiên cứu về sự thay đổi của màng phim nước mắt ở bệnh nhân phẫu thuật Phaco điều trị đục thể thủy tinh.
Tác giả: Bs Đặng Phước Đạt <luận văn tốt nghiệp>
“Bacsidanang.com – Trang web cung cấp những thông tin chính thống về sức khỏe và địa chỉ khám bệnh tin cậy ở Đà Nẵng..”
— Group bacsidanang.com